Wat moet je weten over de mRNA-vaccins tegen COVID-19?
De verschillende corona vaccins, we komen er tegenwoordig overal wel mee in contact. Ze zijn dan ook een belangrijk puzzelstuk in onze strijd tegen de pandemie en in onze weg terug naar een normaal leven. De snelle ontwikkeling van de vaccins roept ook terecht vele vragen op. Er zijn sterke voorstanders van vaccins en ook sterke tegenstanders, elk met hun eigen meningen. Of je was misschien kritisch over het coronabeleid en bent daarom nu ook kritisch over de vaccins. In deze blogpost kijk ik niet naar meningen, maar naar wetenschap. Aan de hand van vijf vragen leg ik je de belangrijkste informatie rond de mRNA-vaccins uit. Laten we starten bij de meest fundamentele vraag.
Hoe werken de mRNA-vaccins van Pfizer/BioNTech en Moderna?
Het is een natuurlijk proces in elk biologisch organisme: je genetische code (DNA) wordt omgezet tot een gelijkaardige variant van die code (mRNA) en dan vertaald tot een eiwit dat een functie uitoefent in het lichaam. Je kan dat mRNA dus vrij letterlijk zien als een instructie voor je lichaamscellen om iets te produceren. Het interessante aan dit proces is dat we ook nieuwe instructies kunnen meegeven aan de cel. En dat vormt de basis van de vaccins die ontwikkeld zijn door Pfizer/BioNTech en Moderna.
Het belangrijke hierbij is dat we op voorhand goed kiezen welke instructie we net doorgeven aan de cel zodat we bereiken wat we willen bereiken: immuniteit tegen het virus. Het typische uitsteeksel van dat nieuwe Coronavirus, het zogenaamde S-eiwit, is daarom een goede keuze, net omdat het langs de buitenkant zit en zo makkelijk herkend kan worden.
De vaccins van Pfizer/BioNTech en Moderna bevatten dus niet meer of niet minder dan dat: een instructie om het S-eiwit aan te maken. Die instructie wordt meegegeven in minuscule vetpartikels om het mRNA stabiel te houden en opname door de lichaamscellen te bevorderen. Eens het vaccin in onze lichaamscellen terecht komt, worden die dus kleine fabriekjes om dat S-eiwit aan te maken. Dat eiwit is natuurlijk nog steeds een lichaamsvreemd eiwit en wordt dus ook door ons lichaam herkend als vreemd, waardoor het immuunsysteem geactiveerd wordt. Op die manier worden er antilichamen gemaakt tegen het S-eiwit. Die antilichamen beschermen je dan ook wanneer je besmet zou geraken met het echte virus, dat opnieuw dat S-eiwit bevat. De antilichamen herkennen het S-eiwit en neutraliseren daarna het virus.
Het is finaal belangrijk om in te zien dat je van het vaccin zelf, dat enkel een instructie bevat, dus geen COVID-19 kan krijgen. Het vaccin bevat namelijk niet het virus dat de ziekte veroorzaakt.
Wat weten we over de veiligheid van die vaccins?
Elk geneesmiddel of vaccin wordt in verschillende stadia ontwikkeld en getest. Zo’n procedure wordt vastgelegd door onafhankelijke autoriteiten (de FDA in de VS en het EMA in Europa) en wordt door diezelfde autoriteiten beoordeeld vooraleer het geneesmiddel of vaccin op de markt mag worden gebracht.
De belangrijkste fases van die procedure zijn de klinische studies, waarbij het vaccin getest wordt op mensen. De twee belangrijkste aspecten hier zijn veiligheid (is het vaccin veilig om aan de mens toe te dienen) en effectiviteit (voorkomt het vaccin de ziekte die we willen voorkomen). Doorheen de klinische studies van Pfizer en Moderna werd het vaccin daarom heel zorgvuldig getest op tussen de 20 000 à 40 000 vrijwilligers. Op die manier werd heel goed in kaart gebracht hoe veilig het vaccin is, hoe effectief het is en wat voor bijwerkingen het vaccin teweeg brengt.
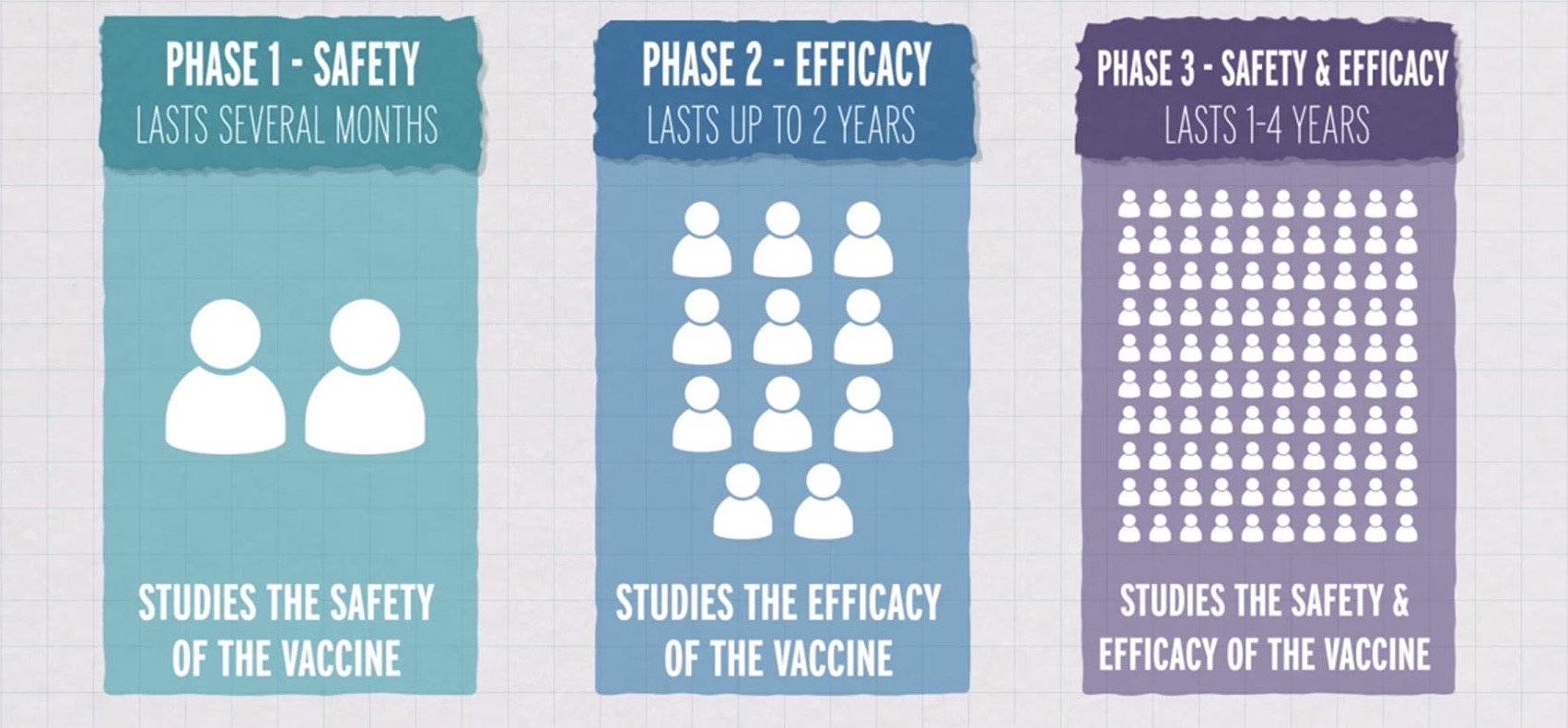
Na de goedkeuring door de autoriteiten kan het vaccin op de markt gebracht worden. Maar ook na deze goedkeuring wordt er strikt toezicht gehouden op de vaccinaties om eventueel zeldzame bijwerkingen snel te detecteren (bv. bijwerkingen die maar bij 1 op 100 000 of 1 op één miljoen personen voorkomt). Dat is bij alle vaccins zo en dat is nu niet anders.
De twee vaccins van Pfizer/BioNTech en Moderna hebben die klinische studies succesvol doorlopen en worden nu aldus verder gecontroleerd wanneer ze aan de grote populatie worden toegediend. Het succes van deze eerste twee vaccins geeft ook goede hoop voor veel van de andere kandidaat-vaccins. De meerderheid van die kandidaten werkt namelijk in op datzelfde S-eiwit waar de vaccins van Pfizer/BioNTech en Moderna op werken.
Hoe zijn we zo snel tot een vaccin kunnen komen?
Het is ongezien dat er op minder dan twaalf maanden verschillende vaccins zijn ontwikkeld tegen COVID-19. De snelste ontwikkeling die we tot nu toe zagen voor een vaccin (tegen bof) was vier jaar. Er zijn verschillende redenen voor deze ongezien snelle ontwikkeling.
De eerste reden heeft te maken met de klinische studies. In normale omstandigheden (lees: zonder pandemie) volgen de verschillende fasen van klinische studies elkaar netjes op. Op die manier kan aan het eind van elke fase beslist worden of het wel nuttig is om nog verder te testen in de volgende fase en niet nodeloos geld te verspillen aan een vaccin dat niet veilig is of niet goed werkt. Dit jaar zagen we dat deze verschillende fases grotendeels parallel aan elkaar werden doorlopen. Er werd dus een veel groter financieel risico genomen aangezien de verschillende fases nu gelijktijdig investeringen nodig hadden, zonder vooraf enige garantie op een veilig en effectief vaccin. Het is dus niet zo dat de vaccins minder goed getest zijn geweest dan andere vaccins in het verleden, de verschillende fases zijn allemaal doorlopen, maar dan wel in parallel.
Ten tweede hebben we de snelle ontwikkeling te danken aan de enorme tijdsinvestering die werd gemaakt. Letterlijk duizenden wetenschappers over de hele wereld hebben begin januari alles laten vallen om zich volop te focussen op het bestuderen van het nieuwe Coronavirus en het zoeken naar een vaccin. Daarenboven komt nog dat die wetenschappers wereldwijd ook enorm hebben samengewerkt door het openstellen van onderzoeksresultaten en data wat zorgde voor een enorme synergie. En er werden ook simpelweg meer mensen bij betrokken dan ooit tevoren. In de Gentse groep van Isabel Leroux-Roels bijvoorbeeld werd al heel snel gestart met het testen van kandidaat-vaccins om verschillende bedrijven bij te staan en werden daarbij ook tien nieuwe mensen opgeleid.
De derde reden heeft te maken met de nieuwe mRNA-technologie waar deze vaccins gebruik van maken. Het is niet per toeval dat deze vaccins net de eersten zijn die de klinische studies succesvol hebben doorlopen. Anders dan vaccins in het verleden kunnen deze mRNA-vaccins veel sneller geproduceerd (en dus ook getest) worden dan andere types vaccins. Dat komt net omdat die mRNA-vaccins niets meer zijn dan een eenvoudige instructie voor de cel (zie eerder). Het is veel eenvoudiger die kleine code in grote hoeveelheden te produceren dan bijvoorbeeld het S-eiwit zelf te moeten produceren.
Zijn de farmareuzen wel te vertrouwen?
Je kan je terecht vragen stellen bij het feit dat grote farmabedrijven geld verdienen aan zieke mensen of veel te hoge winstmarges hebben. Maar het is belangrijk om het wetenschappelijke los te zien van het economische. Wat voor de bevolking en voor het eindigen van deze pandemie het belangrijkste is, is het wetenschappelijke aspect. Namelijk dat de vaccins veilig zijn en ook effectief werken. Je kan het business model erachter wantrouwen of er niet akkoord mee zijn, en dat is je goed recht. Maar over het wetenschappelijke aspect kan je niet twijfelen, want dat is zwart op wit aangetoond in alle voorafgaande studies.
Het zijn ook zeker niet alleen farmareuzen die de vaccins aan het ontwikkelen zijn. Sinds oktober zijn er een 320 vaccins in ontwikkeling over de hele wereld, waarvan er al acht in de laatste fase van de klinische studies zitten en vandaag, begin januari 2021, twee ervan (Pfizer/BioNTech en Moderna) de studies hebben afgerond. Van die acht in laatste fase zijn er vijf door of in samenwerking met onderzoeksinstellingen.
Er werd ook veel werk uitgevoerd door vakgroepen over de hele wereld. Het team van Jason McLellan van de University of Texas, Austin bijvoorbeeld bestelde het DNA van het S-eiwit nadat de genetische code van het nieuwe Coronavirus door China bekend gemaakt werd. Op amper 25 dagen bepaalden ze de 3D structuur van het eiwit via cryo-elektronenmicroscopie. Ongeveer een maand later stond hun studie al in het wetenschappelijk tijdschrift Science.
Het ging zelfs nog verder: de hele bevolking kon computerkracht doneren aan het Folding@Home project dat de 3D structuren van de Coronavirus eiwitten via algoritmen probeerde te achterhalen. Zo probeerde het project onderdelen te vinden waar geneesmiddelen aan zouden kunnen binden. Zelfs instituten als CERN en LHC doneerden rekencapaciteit aan het project.
Hoe weten we zeker dat zo’n mRNA-vaccin wel echt is en doet wat ze zeggen dat het doet?
Enerzijds weten we dat door de strikte klinische studies die zijn uitgevoerd (zie eerder). De autoriteiten kijken er streng op toe dat alle aspecten van het vaccin (gaande van de formulering, de exacte code voor de instructie, de veiligheid en effectiviteit) grondig worden geëvalueerd vooraleer er toestemming gegeven wordt om het vaccin op de markt te brengen.
Aangezien het om een mRNA-vaccin gaat kan ook relatief eenvoudig nagegaan worden wat het stukje code van het vaccin exact doet. Die code is namelijk publiek beschikbaar en kan dus door iedereen bekeken en bestudeerd worden. Deze blogpost gaat bijvoorbeeld in groot detail in op de verschillende onderdelen in de mRNA code van het Pfizer-BioNTech vaccin en legt uit wat elk onderdeel doet (in het Engels).
Tot slot
Dit alles is meer dan genoeg om optimistisch te zijn over het komende jaar. Maar we moeten ook realistisch blijven. Het nieuwe Coronavirus zal niet zomaar plots verdwijnen, maar rustig en geleidelijk aan uit beeld verdwijnen. De kans is reëel dat de curves pas zakken naar echt veilige niveaus van zodra de lente aanbreekt en het leven in de buitenlucht hervat schrijven Stefaan, Bart en Jean in De Tijd.
Er zijn ook nog een aantal dingen die we niet (goed) weten. We weten nog niet goed hoe lang de verschillende vaccins bescherming zullen bieden tegen besmetting van het virus. Daarom net lopen die klinische studies nog verder en worden personen die gevaccineerd werden opgevolgd om deze vraag te kunnen beantwoorden. We weten ook nog niet goed of het vaccin naast het voorkomen dat je ziek wordt ook voorkomt dat je het virus doorgeeft (moest je besmet geraken). Dat zijn studies die momenteel nog aan de gang zijn. Daarom is het belangrijk dat we de maatregelen die van kracht zijn blijven volhouden, ook nadat er gevaccineerd is (voorlopig toch). Tenslotte weten we ook niet of het virus ooit helemaal weg zal zijn. Er bestaat een kans dat we zullen moeten leren leven met COVID-19, net zoals met de griep. Dat valt nog af te wachten. In elk geval is de belangrijkste taak voor 2021 de pandemie onder controle krijgen. En ongetwijfeld zijn vaccins een belangrijk stuk in die puzzel.
Heb je opmerkingen of bedenkingen? Aarzel niet om mij te contacteren! Ik ben altijd benieuwd om je mening of standpunt te horen.
